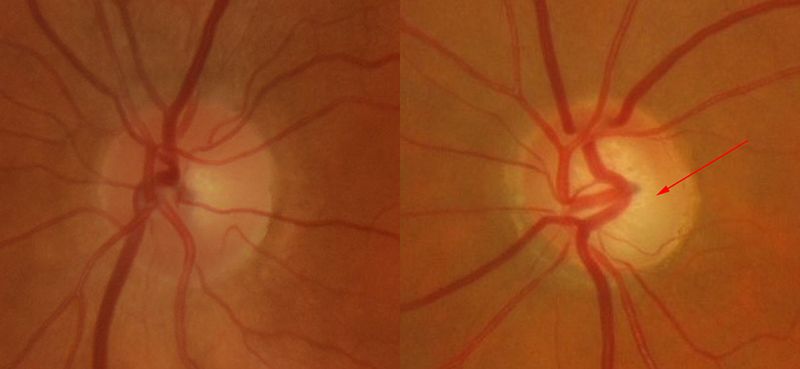
Il est fait directement par l'ophtalmologiste lors de l'examen grâce à une petite loupe. Mais on peut aussi mesurer l'épaisseur des fibres visuelles et du bord neuro-rétinien grâce à des analyseurs automatisés (examens effectués par les orthoptistes), le HRT (Heidelberg Rétina Tomograph) qui analyse la tête du nerf optique, l'OCT (Optical Coherence Tomography) ou le GDX qui mesurent l'épaisseur des fibres visuelles de l’œil. Intéressant surtout au stade de glaucome débutant, c'est une épaisseur diminuée des fibres visuelles qui permet le diagnostic précoce de glaucome. Lorsque la maladie avance une excavation apparaît dans le nerf optique (un « trou ») puisque les fibres visuelles sont détruites.
Pour chaque patient glaucomateux, on essaye de définir la « pression intra-oculaire cible », pression pour laquelle le glaucome n’évoluera plus. En fonction de la pression de départ, elle peut être à 20 mmHg, si le patient avait initialement 30, ou à 12 si le patient avait 15 mmHg au moment du diagnostic de glaucome.
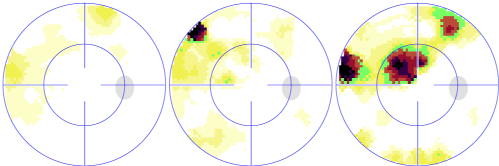
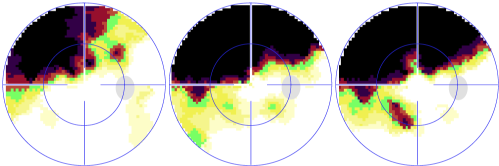
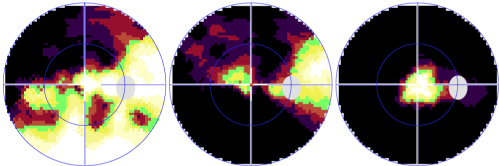
- Le champ visuel, Examen fonctionnel : façon dont le nerf optique fonctionne. Des points lumineux sont présentés sur une coupole et le patient appuie sur un bouton dès qu’il les voit. Le champ visuel permet de savoir si l'atteinte du nerf optique a déjà retenti sur la vision périphérique.
Au début de la maladie, c’est en périphérie qu’apparaissent les scotomes (trous noirs), le centre de la vision n’étant diminué qu’à un stade très tardif de la maladie. Dès que le glaucome est avancé, c'est l'examen capital pour savoir s'il y a eu une évolution.

 le glaucome
le glaucome